Rapporteringsstöd
Rapporteringsstöd för omvårdnadspersonal tar upp olika symtom och tillstånd som du kan stöta på i ditt arbete.

Rapporteringsstödet ger dig information kring vad du behöver ta reda på före du, i samråd med personen, kontaktar en sjuksköterska.
Kontakta alltid sjuksköterska om du känner dig osäker kring en persons välmående. Vid kontakt med sjuksköterska använder du dig av SBAR på sidan 18 för en tydlig rapportering. Om tillståndet är akut, till exempel vid medvetslöshet, andningsstillestånd eller svåra hjärtbesvär, ring först 112. Kontakta därefter sjuksköterska.
Rapporteringsstöd som ikon i mobiltelefon eller läsplatta
iPhone
När du är på sidan Rapporteringsstöd klickar du på pilen i mitten på menyn längst ner – scrolla till Lägg på helskärm – här kan du byta namn till Rapporteringsstöd – klicka på Lägg till. Ikonen finns nu på din skärm.
Android
När du är på sidan Rapporteringsstöd klickar du på de tre pilarna i högra hörnet – välj Lägg till på startsidan – här kan du byta namn till Rapporteringsstöd – klicka på Lägg till. Ikonen finns nu på din skärm.
Plötsligt ändrat beteende eller mående hos en person.
– Talar personen annorlunda mot tidigare
– Snedhet i ansiktet?
– Svaghet i arm och/eller ben?
Om svaret är JA på något av ovanstående tre frågor – gör AKUT-test på sidan 23.
Känd kärlkramp
Kärlkramp uppkommer när hjärtats kranskärl får svårt att försörja hjärtmuskeln med blod. Det leder till tillfälliga smärt-attacker i bröstet och kan komma vid kyla, vid ansträngning eller i vila på dagen eller natten.
Om inte, återupprepa behandling. OBS! Detta kan bidra till fallrisk!
Nytillkommen bröstsmärta
Första gången en person i fråga får bröst-smärta eller tidigare känd kärlkramp som nu upplevs annorlunda.
Om möjlighet finns, kontrollera:
OBS! Bröstsmärtor med andfåddhet är betydligt allvarligare än symtomen var för sig.
Andningsbesvär kan uppkomma av många orsaker och skapar ofta obehag hos den som drabbas.
Magen innefattar många olika organ och magsmärta kan därför bero på många olika saker.
Kan förekomma vid magsjuka, matförgiftning eller annan sjukdom. Viktigt med god handhygien hos dig som personal.
Feber är individuellt och innebär att kroppstemperaturen är högre än den normalt brukar vara hos en person.
Nytillkommet sår
Känt sår sedan tidigare som sköts av personal?
– Talar personen annorlunda mot tidigare?
– Snedhet i ansiktet?
– Svaghet i arm och/eller ben?
Om svaret är JA på något av ovanstående tre frågor – gör AKUT-test på sidan 23.
Om möjlighet finns, kontrollera:
(Text – tillstånd att användas från kommunförbundet Skånes kommuner)
Riskfaktorer och varningssignaler
Vad ska man göra?
Om du ser varningssignaler för självmord behöver du starta en dialog genom att ställa frågor.
Frågor som är okej att ställa kan vara:
Om svaret på någon av frågorna är JA, kontakta sjuksköterska.
Gå aldrig med på att hålla någons självmordsplaner hemliga.
SBAR är ett sätt att kommunicera strukturerat i vården. Använd SBAR när du ska informera sköterskan om en aktuell situation. Genom det minskas risken för att informationen glöms bort eller misstolkas.
S – Situation
Presentera dig själv med namn, titel och arbetsplats. Uppge vårdtagarens namn, ålder och personnummer och eventuellt adress. Vad är problemet/anledningen till kontakten?
B – Bakgrund
Beskriv kort personens sjukhistoria och pågående hälsoproblem.
A – Aktuellt
Rapportera fakta om nuläget gällande allmäntillståndet. Besvara frågorna som ställs under aktuellt kapitel i rapporterings-stödet.
R- Rekommendation
Jag vill ha hjälp med bedömning/behandling/ordination/hembesök.
Avsluta med att bekräfta vad ni kommit fram till.
Innan kommunikationen avslutas – ställ frågorna: Finns fler frågor? Är vi överens?
Bedömning av tecken på smärta hos person som inte kan uttrycka smärta i tal.
Observera personen och gör en bedömning med hjälp av frågorna.
Ljuduttryck. Till exempel gnyr, jämrar sig, gråter.
Inte alls=0 Lite= 1 Måttligt=2 Mycket=3
Ansiktsuttryck. Till exempel ser spänd ut, rynkad panna/ihopdragna ögonbryn, grimaserar, ser rädd ut.
Inte alls=0 Lite=1 Måttligt=2 Mycket=3
Förändrat kroppsspråk. Till exempel rastlös, vaggar, skyddar en kroppsdel eller ihopkrupen.
Inte alls=0 Lite=1 Måttligt=2 Mycket=3
Förändrat beteende. Till exempel ökad förvirring, vill inte äta, förändring i det vanliga beteendemönstret, tillbakadragen.
Inte alls=0 Lite= 1 Måttligt=2 Mycket=3
Fysiologisk förändring. Till exempel förändrad kroppstemperatur, puls/blodtryck, svettningar, rodnad, blekhet.
Inte alls=0 Lite=1 Måttligt=2 Mycket=3
Kroppslig förändring. Till exempel hudskador, tryckskador, artrit, kontrakturer.
Inte alls=0 Lite=1 Måttligt=2 Mycket=3
Summera antal poäng och markera grad och typ av smärta:
0-2= ingen
3-7= mild
8-13= måttlig
14+=svår
Typ av smärta: långvarig eller akut
Mätning sker med en VAS-sticka, graderad mellan 0 och 10. Siffran 0 innebär ingen smärta och 10 innebär värsta tänkbara smärta.
Stickan har även en sida utan siffror/tecken med en flyttbar markör.
Be personen ställa markören över strecket eller peka på siffran som bäst beskriver smärtan.
VAS-sticka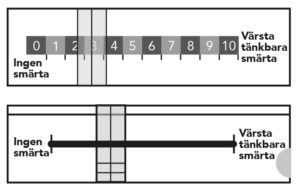
Upptäck stroke i tid!
Misstänker du att någon nära dig har fått en stroke? Kontrollera följande:
![]() Ansikte. Kan personen le och visa tänderna? Om ena mungipan hänger – ring 112!
Ansikte. Kan personen le och visa tänderna? Om ena mungipan hänger – ring 112!
![]() Kroppsdel arm/ben. Kan personen lyfta armarna och hålla kvar dem i 10 sekunder? Om en arm faller – ring 112!
Kroppsdel arm/ben. Kan personen lyfta armarna och hålla kvar dem i 10 sekunder? Om en arm faller – ring 112!
![]() Uttal. Kan personen upprepa en enkel mening som ”Det är vackert väder idag”? Om personen sluddrar eller inte hittar rätt ord – ring 112!
Uttal. Kan personen upprepa en enkel mening som ”Det är vackert väder idag”? Om personen sluddrar eller inte hittar rätt ord – ring 112!![]() Tid. Varje sekund räknas.
Tid. Varje sekund räknas.
Testet används i en kampanj som Sveriges landsting och regioner bedriver med början 2011
Rapporteringsstöd för omvårdnadspersonal tar upp olika symtom och tillstånd som du kan stöta på i ditt arbete. Här får du stöd i vad du som omvårdnadspersonal kan titta efter om en person du vårdar förändras eller försämras.
Rapporteringsstödet för omvårdnadspersonal har tagits fram av Varbergs kommun 2014, och används med tillstånd.
Aneby, Eksjö, Gislaved, Gnosjö, Habo, Jönköping, Mullsjö, Nässjö, Sävsjö, Tranås, Vaggeryd, Vetlanda, Värnamo
